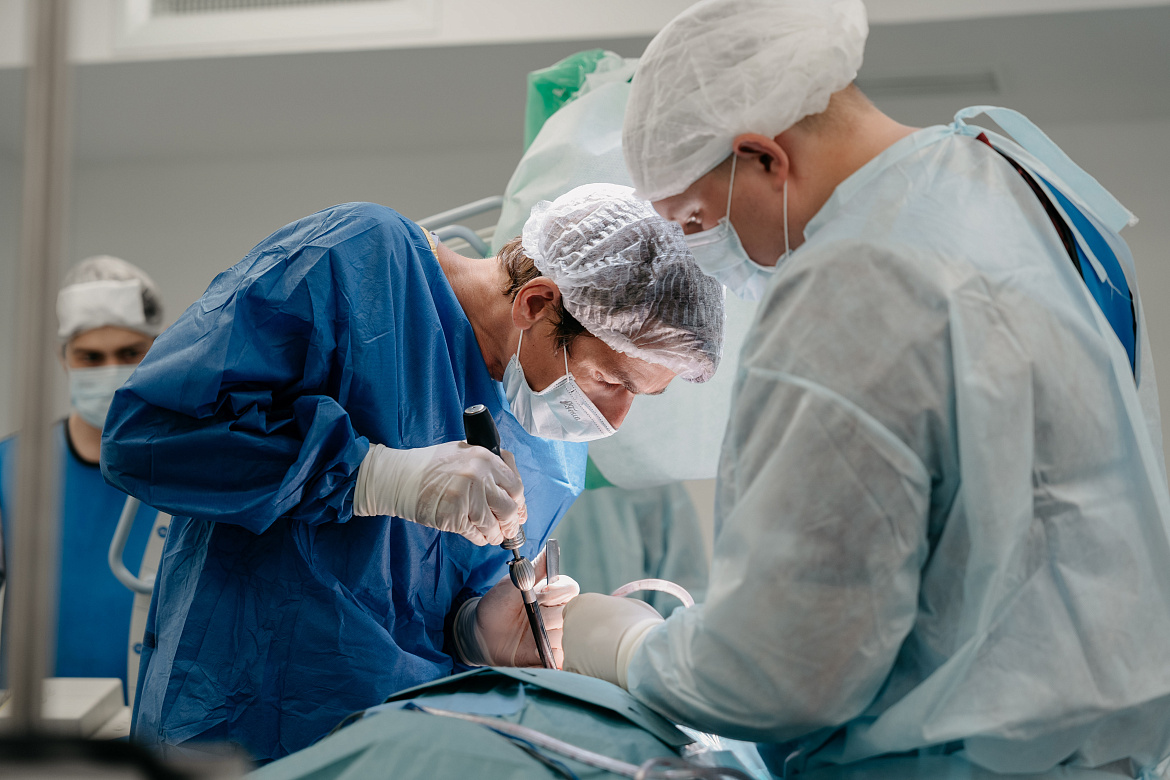
Спинальная хирургия подразумевает широкий спектр операций, при таких состояниях как:
- грыжи межпозвоночных дисков (с радикулярным, радикулоишемическим, полирадикулярным синдромами),
- спинальный стеноз,
- фораминальный стеноз,
- нестабильность различных отделов позвоночника,
- спондилолистез,
- при травмах спинного мозга и других проблемах.
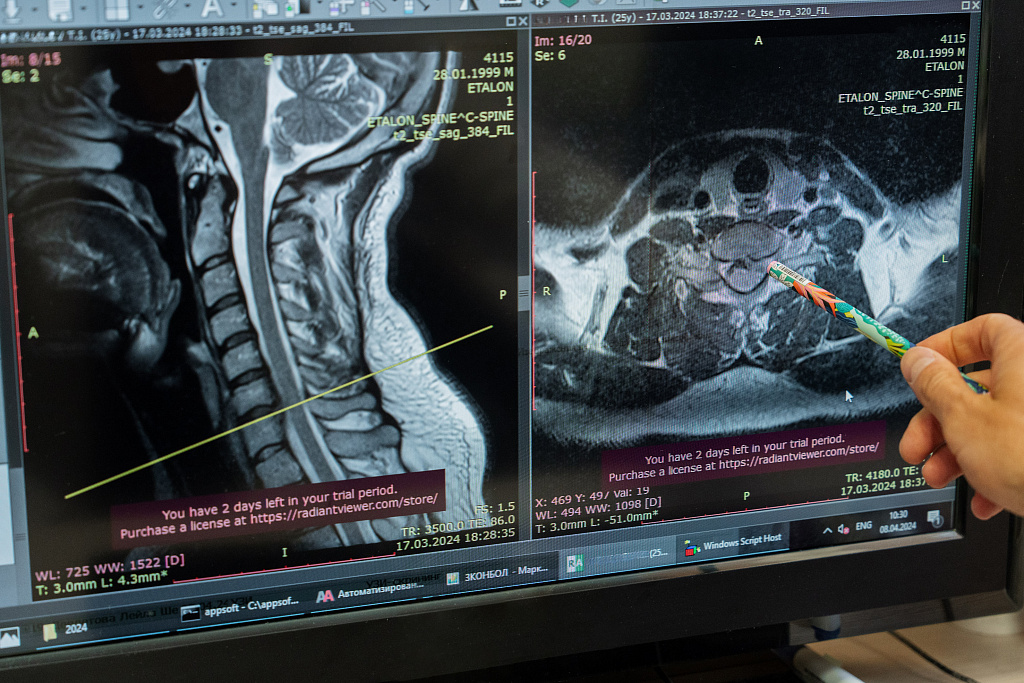
Причинами развития таких изменений в позвоночнике у взрослых людей могут быть: дегенеративные и возрастные изменения, травмы, повышенные нагрузки, наследственные и врожденные заболевания. Наиболее часто у взрослых встречаются дегенеративные процессы, на фоне которых нагрузки и травмы имеют большее повреждающее значение.
Хирургию дегенеративных заболеваний позвоночника можно назвать хирургией качества жизни, а оперативное вмешательство – важной и зачастую обязательной составляющей комплексного лечения. Например, при начальных клинических симптомах грыжи диска, не требуется срочное хирургическое вмешательство. Вначале проводят консервативное лечение: назначают медикаментозную терапию и лечебную физкультуру. Если это не обеспечивает должного купирования (снятия) симптомов, тогда рекомендовано проведение операции.
Задача оперативного вмешательства - устранение симптоматики посредством декомпрессии невральных структур, то есть создание комфортных условий для сдавленных грыжей нервных волокон.
Методы хирургического лечения позвоночника
Открытые операции
Межтеловой спондилодез
- Формирование блока в оперируемой области с целью обеспечения опорности позвоночника и реконструкции (сохранения) нормальных взаимоотношений элементов позвоночного столба.
- Для шейного отдела позвоночника основным видом спондилодеза является ACDF (anterior cervical discectomy and fusion) - удаление диска, грыжи диска с дальнейшим спондилодезом имплантатами (обездвиживание смежных позвонков за счет их сращивания).
- Для поясничного отдела позвоночника спондилодез проводится в виде TLIF (transforaminal lumbar interbody fusion) - спондилодез, осуществляемый различными имплантами через предварительно удаленный с одной стороны фасеточный сустав. При таком методе риск повреждения содержимого позвоночного канала сводится к минимуму. Хирургическая операция проводится с одной стороны и используется только 1 имплантат. Методика TLIF предусматривает дополнительную транспедикулярную фиксацию.
- PLIF (posterial lumbar interbody fusion) - вид спондилодеза, который производится через расширенный междужковый доступ. Спондилолистез при таком методе выполняется с 2-х сторон. К плюсам его можно отнести меньший объем резекции костных структур. Выполняется PLIF обычно с дополнительной транспедикулярной фиксацией, но некоторые авторы в своих работах описывают выполнение PLIF и без неё.
Транспедикулярная фиксация
Это способ стабилизации позвоночных сегментов посредством ригидного соединения между собой винтов, проведенных сзади через корни дуг в тела позвонков, с использованием стержней и в ряде случаев поперечных соединений. Транспердикулярную фиксацию обычно проводят через один большой разрез, однако возможно проведение её и через несколько отдельных разрезов размером около 1,5 см.
Малоинвазивные вмешательства
Эндоскопическое удаление грыжи диска
- Операционная Клиники СПбГУ оснащена эндовидеохирургическим оборудованием для проведения минимально инвазивных операций на позвоночнике.
- Эндоскопическая хирургия позвоночника - современный вид малоинвазивного вмешательства, который обеспечивает минимальную травматизацию тканей во время операции и уменьшает срок реабилитации после неё. Эндоскопическую хирургию позвоночника проводят под общим наркозом в положении пациента на животе. Выполняется предоперационная подготовка и предоперационная разметка, которая снижает лучевую нагрузку на пациента до минимума.
- При хирургическом вмешательстве производится разрез около 6-8 мм, через который устанавливается специальная эндоскопическая установка. За счет лучшей визуализации анатомических структур, осложнения операции сведены к минимуму, а врач может увидеть и устранить патологию максимально щадящим путем.
- В ходе операции за счет камеры с 4К-разрешением визуализируется грыжевое выпячивание и безопасно, под постоянным контролем хирурга, выполняется удаление грыжи. После чего выполняется обработка диска и грыжевого окна для снижения риска рецидива. В процессе операции все здоровые ткани сохраняются, а патологически измененные ткани диска убираются. Операция заканчивается наложением косметического саморассасывающегося шва.
- Через 2 часа после операции пациент может самостоятельно вставать, сидеть и наклоняться. Иммобилизация поясничным корсетом необходима до заживления раны. Болевые ощущения после операции снимают с помощью анальгетиков (в ряде случаев болевой синдром после операции отсутствует). ЛФК проводится под присмотром специалиста уже с первых дней после операции.
- Пребывание пациента в стационаре минимально, далее – амбулаторное лечение. К привычному образу жизни человек может вернуться через 3-4 недели после операции.
Пункционные методы
Радиочастотная денервация
Радиочастотная абляция (РЧА) - малоинвазивный метод лечения, основанный на использовании высокочастотного тока. Под его воздействием «ткани-мишени» нагреваются и подвергаются разрушению. Данный метод применяется в различных областях медицины: нарушения сердечного ритма, онкологические заболевания, варикозная болезнь, купирование хронических болей.
На базе Центра боли травматологического отделения № 2 КВМТ им. Н.И. Пирогова СПБГУ данный метод широко применяется для лечения боли, вызванной заболеваниями позвоночника, крупных суставов, повреждениями периферических нервов.
Одним из наиболее распространенных областей применения РЧА является радиочастотная денервация, которая применяется для лечения болей в позвоночнике и крупных суставах. Применяется этот метод, когда консервативная терапия не дает результатов.
Как это работает?
В процессе радиочастотной денервации врач находит нервы, которые передают болевые сигналы от пораженных участков (например, от позвоночника или сустава). При этом оказывается прицельное воздействия только на патологически измененные болевые волокна чувствительные и двигательные волокна остаются не поврежденными. С помощью радиочастотных волн эти волокна" обжигаются", что приводит к их разрушению и, как следствие, к блокировке передачи болевых импульсов в мозг. Это позволяет значительно снизить уровень боли и улучшить качество жизни пациентов.
Как проходит процедура?
- Подготовка: перед проведением РЧА вам будет необходимо пройти обследование и диагностическую блокаду, чтобы определить, подходит ли этот метод для вашего случая.
- Анестезия: Процедура обычно проводится под местной анестезией, чтобы минимизировать дискомфорт и операционные риски.
- Установка электрода: Установка радиочастотного электрода производится под рентгеновским и/или ультразвуковым контролем, что обеспечивает максимальную точность его установки.
- Генерация радиоволн: как только электрод установлен, врач активирует аппарат. Он вызывают нагревание и разрушение тканей, что помогает устранить источник боли.
- Завершение процедуры: после завершения вмешательства электрод удаляется, и на место прокола накладывается повязка. Большинство пациентов могут вернуться домой на следующий день.
Преимущества радиочастотной абляции
- Минимальная инвазивность: процедура требует лишь небольшой прокол, что снижает риск осложнений и позволяет быстрее восстановиться.
- Эффективность: РЧА может значительно облегчить хроническую боль в позвоночнике и крупных суставах, улучшая качество жизни пациентов.
- Долговременный эффект: у многих пациентов эффект от процедуры может сохраняться от нескольких месяцев до нескольких лет, в зависимости от индивидуальных особенностей и состояния здоровья.
Нуклеопластика с помощью РЧА
При небольших грыжах, протрузиях межпозвонковых дисков применяется эта малоинвазивная операция. Суть ее состоит в том, чтобы с помощью тонкого электрода, введенного в пульпозное ядро измененного диска под контролем рентгена, воздействовать радиочастотной энергией на него. В результате уменьшается давление внутри диска, уменьшается размер грыжи и снимается компрессия с нервных корешков.
Операция проводится без разрезов, через небольшой прокол, что обеспечивает быстрое восстановление.
Вмешательство обычно плановое, не требующее экстренной помощи специалиста, если признаки «неврологических выпадений» не являются нарастающими. Но усиление симптомов, жалобы на сильную слабость в конечностях, онемение её, нарушение функции тазовых органов - сигнал действовать незамедлительно! Позвонив по телефону +7(812) 676-25-25, надо записаться на прием к нашим нейрохирургам.
Где находимся?
Ваш путь к выздоровлению начинается в специализированном травматологическом отделении №2 Клиники СПбГУ, расположенном в самом сердце Санкт-Петербурга по адресу: Кадетская линия, д. 13-15.
Комфортное пребывание в отделении обеспечивается просторными палатами на 2-3 человека, оснащенными всем необходимым для быстрого восстановления. Каждая палата оборудована телевизором, холодильником и кондиционером, а собственный санузел создает дополнительные удобства для пациентов.
Забота о вашем здоровье — наш главный приоритет. Мы предлагаем:
• Круглосуточный медицинский контроль
• Сбалансированное трехразовое питание
• Бесплатный доступ к Wi-Fi на всей территории клиники
• Удобные кулеры с питьевой водой в коридорах

Безопасность и комфорт — неотъемлемые составляющие вашего лечения. Доверьте свое здоровье профессионалам, которые обеспечат максимально благоприятные условия для вашего выздоровления.
Наши врачи
Все врачиОбратитесь к специалистам Клиники СПбГУ — мы подскажем, с чего начать:
Выберите удобный для вас способ записи в зависимости от графика и региона проживания
По телефону контакт-центра 8 (812) 676-25-25
На сайте online.gosmed.ru
Через мобильное приложение «Клиника СПбГУ»